لیست قیمت پکیج ها
| ردیف | نام خدمت (پزشکی زیبایی) | VIP | A | B | C | توضیحات |
|---|---|---|---|---|---|---|
اطلاعات عمومی پکیج
عمل نیازمند بیهوشی
دوران نقاهت
مدت زمان بستری
بازگشت به زمان عادی
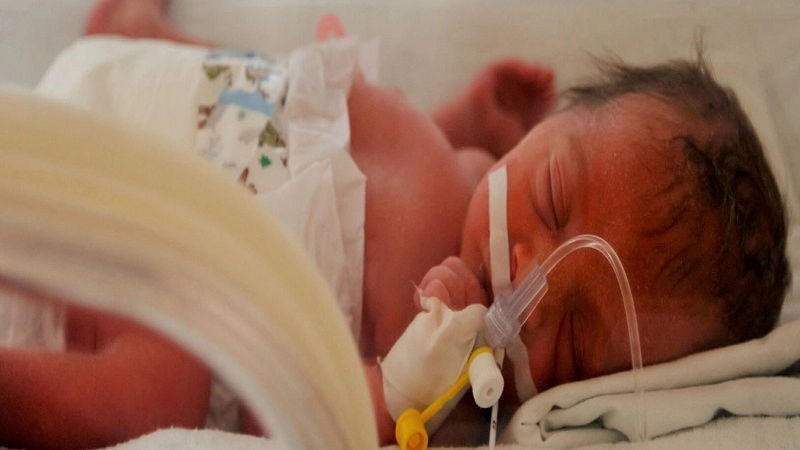
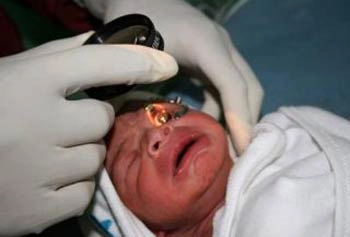
درباره رتینوپاتی (مشکلات شبکیه) در نوزادان نارس
رتینوپاتی (مشکلات شبکیه) در نوزادان نارس
رتینوپاتی (مشکلات شبکیه) در نوزادان نارس می تواند سبب کوری شود. این بیماری در گذشته ناشی از استفاده از مقادیر زیاد اکسیژن در دستگاه هایی بود که نوزادان نارس در آنها نگهداری میشدند، ولی امروزه با پیشرفت در روش های نگهداری از نوزادان نارس، بروز این بیماری کمتر شده است.
رتینوپاتی در نوزادان نارس بسته به شدت بیماری به 5 درجه تقسیم می شود. پیشرفت بیماری به درجات آخر می تواند سبب ایجاد زخم در شبکیه و عوارضی نظیر جدا شدگی شبکیه، خونریزی زجاجیه، انحراف چشم و تنبلی چشم شود. بسیاری از نوزادان مبتلا به رتینوپاتی دچار نزدیک بینی خواهند شد.
عوامل خطر بروز رتینوپاتی
1.کم بودن وزن نوزاد هنگام تولد (کمتر از 1.5 کیلوگرم)
2.زایمان زودرس (هفته 26 تا 28)
علائم و نشانه های بروز رتینوپاتی در نوزادان نارس
از آنجا که نوزاد نمی تواند علائم خود را بگوید، والدین، متخصص کودکان و نوزادان و چشم پزشک باید متوجه عوامل خطری که احتمال ابتلا به این بیماری را زیاد می کنند، باشند. این عوامل عبارتند از:
1.کم بودن وزن هنگام تولد (1.5 کیلوگرم یا کمتر)
2.نیاز به اکسیژن در هفته اول پس از تولد
3.وجود مشکلی در سلامتی نوزاد بلافاصله پس از تولد
4.نگه داشتن اجسام نزدیک چشم
5.مشکل در دیدن فاصله دور
6.بستن و تنگ کردن یک چشم
7.بی میلی نسبت به استفاده از یک چشم
8.ضعف دید (که قبلاً توسط پزشک تشخیص داده نشده)
.9 افت ناگهانی دید
10.انحراف چشم
عفونت گوش میانی
عفونت گوش میانی، شایع ترین بیماری دوران کودکی و یکی از اصلیترین علل مراجعه خانواده به پزشک است.
علائم بروز بیماری عفونت گوش میانی
معمولاً بیماری به واسطه وجود علائمی مانند فشار منفی در گوش میانی و مایع در گوش شناسایی میشود و علامت یا نشانه سیستماتیک دیگری مبنی بر عفونت وجود ندارد. کم شنوایی انتقالی در حد ملایم تا متوسط ایجاد میشود و اگر در مراحل ابتدایی، عفونت درمان نشود، میتواند به شکل مشکلی شدید و پیچیده بروز کند.
– علائم اختصاصی که عموماً مرتبط با عفونتهای فعال هستند عبارتند از:
1.درد گوش
2.مالیدن یا کشیدن گوش
3.ترشح از گوش
4.کم شنوایی
5.اختلال تعادل
– سایر علائم
1.تب
2.بد خلقی
3.خواب بی قرار
4.تحریک پذیری
5.ناخوشی
علل بروز عفونت گوش میانی
اصلیترین عامل ابتلا به عفونت گوش میانی، اختلال عملکرد شیپور استاش است.
– وظایف شیپور استاش عبارتند از:
1.محافظت از گوش در برابر ورود میکروبها
.2تخلیه ترشحات گوش میانی
3.متعادل سازی فشار هوا بین فضای گوش میانی و نازوفارنکس
همچنین، شایع ترین عوامل عفونی ابتلا به عفونت گوش میانی عبارتند از:
1.استرپتوکوکوس پنومونیا
2.هموفیلوس آنفلوآنزا
3.موراکسلا کاتارالیس
پیشگیری از بروز عفونت گوش میانی
عفونت گوش به خودی خود مسری و واگیردار نیست، اما عفونت دستگاه تنفسی که قبل یا به همراه آن است مسری است. بچه های سنین مدرسه بیشتر در معرض ابتلا به عفونت گوش هستند، زیرا با میکروبهای بیشتری در تماس هستند.
.1برای کاهش سرایت و پخش میکروب، دست هایتان را همیشه بعد از رفتن به توالت و قبل از آماده کردن غذا بشوئید. همینطور به کودکانتان آموزش دهید، هر بار قبل از غذا خوردن دستهایش را بشوید.
.2اگر فرزند شما مکررا دچار عفونت گوش می شود، به خصوص بعد از ابتلا به آنفولانزا، موضوع را با پزشک معالجش در میان بگذارید. شاید او لازم بداند که فرزندتان واکسن آنفولانزا دریافت کند. (اگر چه واکسن آنفولانزا برای تمام کودکان توصیه نمی شود)
3.فرزندتان را از تمام انواع دودهای تنباکو و سیگار دور نگه دارید. دود سیگار، ریسک ابتلا به عفونت گوش را بالا می برد.
4.واکسیناسیون دوران کودکی می تواند از عفونت های گوش جلوگیری نماید.
آتوپیک (اگزمای سرشتی)
لغت آتوپیک Atopic گروهی از بیماریهای آلرژیک یا توام با آلرژی را در برمیگیرد که اغلب چند نفر از اعضای یک خانواده را مبتلا می نمایند. این خانواده ها ممکن است، آلرژی هایی نظیر تب یونجه (حساسیت فصلی)، حساسیت به گرده گیاهان و آسم داشته باشند. علاوه بر آن، ضایعات پوستی که به نام ”درماتیک آتوپیک“ خوانده می شوند نیز در آنها وجود دارد. در حالیکه در خانواده مبتلایان به درماتیک آتوپیک، افرادی با مشکلات مشابه را می توان یافت، ولی در ۲۰ درصد موارد، نیز ممکن است تنها یک فرد در خانواده به این بیماری مبتلا باشد.
درماتیک آتوپیک در تمام نقاط دنیا بسیار شایع است. اگر چه این بیماری در هر سنی ممکن است، پدید آید، ولی در نوزادان و بچه ها بسیار شایع تر است. ضایعه پوستی همراه با خارش و گاهی هم بدشکل و ناخوشایند است.
بیماری درماتیک آتوپیک، معمولاً در سنین کودکی و گاهی تا قبل از سن ۲۵ سالگی خود بخود بهبود می یابد. ولی بعضی بیماران در تمام عمر خود، از این مسئله رنج می برند. در اینگونه موارد معمولاً هم بیمار و هم پزشک از تداوم درمان و سماجت بیماری خسته و عاجز می شوند.
علائم بروز بیماری آتوپیک (اگزمای سرشتی)
زمانی که بیماری در سنین نوزادی بروز میکند، گاهی به نام ”اگزمای نوزادان“ خوانده میشود.
1.ضایعات خارشدار، ترشحدار و دلمه بسته، به خصوص درصورت و سر نوزاد پدید می آیند، ولی این ضایعات درهر جای دیگر هم می توانند وجود داشته باشند.
2.بعد از مدتی، ضایعات به صورت خشک، قرمز متمایل به قهوه ای یا خاکستری در آمده و پوست، حالت پوسته پوسته و ضخیم پیدا میکند.
3.احساس خارش شدید و تقریباً غیرقابل تحمل نیز وجود دارد که در هنگام شب بدتر میشود.
4.در نوجوانان و بالغین جوان، ضایعات بطور مشخص در نواحی خم آرنج مشاهده می شود.
5.در بالغین جوان، ضایعات، بطور مشخص در نواحی خم آرنج و پشت زانو، قوزک و مچ پا و نیز بر روی صورت، گردن و نیز قسمتهای بالایی قفسه سینه پدید می آیند.
عوامل خطر بروز آتوپیک (اگزمای سرشتی)
پوست بیماران مبتلا به درماتیت آتوپیک (اگزمای سرشتی)، نسبت به بسیاری از عوامل می تواند واکنش نشان دهد، البته میزان حساسیت پوست نسبت به عوامل فوق در افراد مختلف متفاوت می باشد که عبارتند از:
1.تغییرات سریع دمای محیط (سرما و گرما)
2.خشکی هوا
3.ورزش سنگین
4.برخی غذاها
5.سایش با لباس
6.عفونت ها
7.آفتاب و استرسهای عصبی
پیشگیری از بروز آتوپیک (اگزمای سرشتی)
تشدید ضایعات اگزما با انجام چند فاکتور ساده قابل پیشگیری است که عبارتند از؛
1.بطور مکرر پوست را مرطوب کنید.
2.از تغییرات ناگهانی حرارت و رطوبت در محیط بپرهیزید.
3.از تعریق یا گرمای بیش از حد پیشگیری کنید.
4.استرس را کاهش دهید.
5.از تماس با مواد ایجاد کننده خارش مثل پشم یا سایر محرکها دور بمانید.
6.از صابون های قوی، پاک کننده ها یا ملاسما اجنتاب کنید.
7.از فاکتورهای آلرژن محیطی مثل زوائد حیوانات، زباله و غیره اجنتاب کنید.
8.غذاهایی که باعث تشدید ضایعات می شوند، میل نکنید.
بیماری کاوازاکی
سندروم کاوازاکی یا بیماری کاوازاکی، شایعترین واسکولیت دوران کودکی است و بیشتر در کودکان کمتر از ۵ سال بروز میکند. شیوع بیماری بین 3- 0.8 درصد میباشد. نسبت مونث به مذکر 1.37 است.
بیماری کاوازاکی، بیماری است که باعث التهاب عروق خونی درسراسر بدن میشود. بعضی ازکودکان مبتلا به بیماری کاوازاکی، بدون درمان، خود بخود بهترمی شوند، درحالی که ٪۲۵-۱۵ دچارصدمه به عروق کرونرمی گردند. دربیماری کاوازاکی بسیاری ازعروق دچار آسیب میشوند، اما عروق کرونر بیشتر صدمه میبینند که باعث شده بیماری کاوازاکی یکی ازعلل عمده بیماری قلبی دردوران کودکی (بعد ازتولد) باشد.
علل بروز بیماری کاوازاکی
محققان، هنوز به درستی علت بروز این بیماری را نمی دانند. کاوازاکی، اغلب در اواخر زمستان و اوایل بهار رخ می دهد.
از طرفی دیگر، علت این بیماری ناشناختهاست، گرچه عوامل عفونی و عوامل محیطی (از جمله مهمترین این عوامل، قرار گرفتن در تنگنا و فشار عصبی و ترس در اثر موقعیت های تنش زا)، توکسینها و سوپرآنتیژنها ممکن است در بروز آن، نقش داشته باشند.
علائم بروز بیماری کاوازاکی
1.تبی که حداقل 5 روز طول می کشد.
2.قرمزی چشم ها
3.اختلالات پوستی
4.ورم، قرمزی و ترک خوردن لب ها و زبان
5.ورم و قرمزی دست ها و پاها
6.ورم کردن غدد لنفاوی در گردن
پیشگیری از بروز بیماری کاوازاکی
با مشاهده علائم بیماری کاوازاکی، بلافاصله به پزشک مراجعه کنید. تشخیص زود هنگام و اقدامات درمانی به موقع اغلب می تواند از بروز مشکلات بعدی پیشگیری کند.
آبله مرغان
آبله مرغان، یک عفونت شدیدا مسری است که علامت و مشخصه آن ضایعات پوستی (بثورات وزیکولی) میباشد. این بیماری میتواند در هر سنی رخ دهد، اما در کودکان شایعتر است. عمدتا در اواخر زمستان و اوایل بهار در نواحی معتدل بروز میکند. بیشترین گروه سنی مستعد ابتلا 9-5 ساله هستند. بقیه موارد، اغلب، بچه های زیر 15 سال هستند. این بیماری، حدود 10% از بچه های بالای 15 سال را درگیر میکند. در نواحی معتدل معمولا 95-90% افراد، ویروس واریسلا زوستر را در دوران کودکی کسب میکنند. استفاده از داروهای سرکوب کننده دستگاه ایمنی بدن خطر بروز این بیماری را افزایش میدهد.
علائم و نشانه های آبله مرغان
علایم زیر معمولاً در کودکان، خفیف، اما در بزرگسالان شدید هستند:
1.تب
2.درد شکمی یا احساس ناخوشی عمومی که 2-1 روز طول میکشد.
3.بثورات پوستی که تقریباً در هر جای بدن میتواند پدید آید، از جمله روی پوست سر، آلت تناسلی، داخل دهان، بینی، گلو، یا مهبل. تاولها ممکن است در نواحی بسیار وسیعی از پوست گسترده شده باشند، اما در دست و پا کمتر ظاهر میشوند. تاولها در عرض 24 ساعت میترکند و در محل آنها دلمه تشکیل میشود. هر 4-3 روز مجموعههایی از تاولهای جدید به وجود میآیند.
4.در بزرگسالان یک سری علائم شبیه آنفلوآنزا وجود دارد.
علل بروز آبله مرغان
1.عفونت با ویروس هرپس زوستر. این ویروس از راه قطرههای ریز در هوا یا تماس با ضایعات پوستی از فرد بیمار انتقال مییابد. دوره نهفته پیش از آغاز علائم بیماری 21-7 روز است.
2.اگر مادر یک نوزاد قبلاً یا در حین حاملگی، آبله مرغان گرفته باشد، کودک وی تا چندین ماه در برابر آبله مرغان ایمنی دارد. اما این ایمنی در عرض 12-4 ماه پس از تولد کاهش مییابد.
عوامل خطر بروز آبله مرغان
– استفاده از داروهای سرکوبکننده دستگاه ایمنی بدن
پیشگیری از آبله مرغان
در حال حاضر نمیتوان از آن پیشگیری به عمل آورد. سرم حاوی پادتن علیه این ویروس برای افرادی که خطر ایجاد بیماری خطرناک در آنها زیاد است (مثل کسانی که داروهای ضدسرطان یا سرکوبکننده ایمنی دریافت میکنند) استفاده میشود. اخیراً یک واکسن جدید برای این بیماری مورد تأیید قرار گرفته است.
سرخک
سرخک، یک بیماری ویروسی است که فقط در انسان دیده می شود، بروز این بیماری در فصل زمستان شایع تر است. درحال حاضر در جهان، سالیانه 30 میلیون نفربه این بیماری گرفتار میشوند که 880 هزار نفر آنها می میرند (هرپنج دقیقه یک نفر) و در ایران بطور متوسط سالیانه ده هزار نفر مبتلا به سرخک می شوند. این بیماری یکی از پنج علت عمده مرگ در کودکان و همچنین یکی از عوامل اصلی مرگ در بزرگسالان است.
علائم بروز سرخک
اگر در معرض این ویروس قرار گرفتید، بدانید که 10 تا 12 روز طول میکشد تا علائم ظاهر شود و چند روز بعد از ظهور علائم، لکههای پوستی نمایان میشوند. علائم عبارتند از :
1.تب بیشتر از 38.3 درجه سانتیگراد
2.بثورات پوستی (جوش) که بیشتر از 3 روز باقی بماند.
3.سرفه
4.زکام
5.قرمزی چشم ها (ورم ملتحمه)
افراد در معرض خطر بروز سرخک
1.کودکان کمتر از یک سال
2.افرادی که واکسن سرخک نزدهاند.
3.افرادی که در زمان واکسیناسیون سرخک، ایمونوگلوبین را دریافت کردهاند.
4.افرادی که با واکسن ویروس مرده سرخک، واکسینه شدهاند.
5.افراد دچار سوء تغذیه و افراد دارای سیستم ایمنی ضعیف، بیشترین افراد در معرض مرگ بر اثر سرخک میباشند.
پیشگیری از بروز سرخک
تنها راه جلوگیری، ایمن کردن بدن (واکسیناسیون) است.
1.واکسن باید حاوی سرخک، گوشک (ویروس اثر گذارنده بر غدد بزاقی) و سرخجه (MMR) باشد.
2.و یا شامل سرخک، اوریون، سرخجه و آبله مرغان (MMRV) باشد.
سرخجه
سرخجه (Rubella) یک بیماری ویروسی است که سرخک آلمانی یا سرخک سه روزه نیز نام دارد، زیرا تب بیماری بعد از ۳ روز قطع میشود. گاهی اوقات ضایعات پوستی آن شبیه سرخک یا مخملک تظاهر پیدا میکند.
علائم و نشانه های بروز سرخچه
دانه های پوستی معمولاً در پشت گوش پدیدار میشوند و سپس به صورت و گردن و بقیه نقاط بدن گسترش می یابند.
1.التهاب غدههای لنفاوی واقع در پشت گوش یا ناحیه پشت گردن
2.تب خفیف ۱ تا ۵ روزه
3.سردرد
4.بیقراری، ترشح خفیف بینی
5.التهاب ملتحمه
علل بروز سرخچه
- بیماری سرخجه را یک ویروس RNA دار از گروه توگا ویروس ها ایجاد میکند. این ویروس نسبت به حلالهای چربی و محیط های بسیار اسیدی و بسیار قلیایی و همچنین اشعه ی ماورای بنفش حساس است و در این محیط ها غیرفعال می گردد.
- محل اصلی استقرار این ویروسها و راه سرایتشان از فردی به فرد دیگر بوده که در اکثر قریب به اتفاق بیماران، ترشحات حلق و بینی مبتلایان است.
پیشگیری از بروز سرخچه
1.تزریق واکسن و ایمونوگلبولین (واکسیناسیون علیه بیماری سرخجه، تزریق یک نوبت واکسن ویروس زنده ضعیف شده در ۹۸ تا ۹۹ درصد افراد حساس، منجر به ایجاد آنتیبادی قابل توجه میشود)
2.قرار گرفتن در معرض نور مستقیم آفتاب و حرارت، باعث از بین رفتن این ویروس می شود.
مخملک
مخملک، یکی از بیماریهای شایع در میان کودکان است وعامل به وجود آورنده آن باکتری معروف استرپتوکوک میباشد. این باکتری عامل ورم لوزهها Tonsillitis نیز هست. مخملک با ورم لوزهها مشابه است، بجز اینکه در مخملک علاوه بر گلودرد، بثورات پوستی نیز ایجاد میشود. دوره نهفتگی آن یک الی 5 روز است که بعد از این مدت، نشانههای آن ظاهر میشود.
علائم بروز بیماری مخملک
بیماری مخملک (تب اسکارلت) معمولا با علائمی مانند سوزش، درد گلو و تب شروع میشود. ولی علائم آن، به طور کلی عبارتند از:
1.سردرد
2.احساس درد در عضلات فرد بیمار
3.بزرگ شدن غدد لنفاوی در گردن
4.قرمز شدن چینهای زیر بغل و کشاله ران
5.خستگی و بی قراری
6.درد شکم
7.حالت تهوع
8.ملتهب شدن گلو همراه با درد
9.چرکین شدن پشت حلق همراه با تکه های زرد چرکی
10.با پیشرفت بیماری و بعد از ظهور این علائم، جوشهایی در پوست که اغلب در تنه است ظاهر میشود و بعدها به دستها و پاها نیز گسترش پیدا می کنند.
11.با دست زدن به این جوش ها که قرمز رنگ می باشند، تغیر رنگ داده و سفید می شوند.
12.پوست فرد بیمار، بسیار خشک، سفت و سخت میشود.
13.رنگ پوست صورت سرخ و گلگون می گردد.
14.رنگ زبان نیز تغییر کرده و سفید رنگ شده و همراه با پرزهای قرمزی می شود که معمولا در این حالت “زبان توت فرنگی سفید” خوانده می شود.
15.دو تا چهار روز بعد از بروز علائم، جوشها خشک می شوند.
پیشگیری از بروز بیماری مخملک
بهتر است بیماران مبتلا به مخملک در اطاق مجزا و جدا از سایر افراد خانواده بستری شوند، تمامی وسایل بیمار که ممکن است آلوده شده باشند را باید ضد عفونی کرد. به اطرافیان بیمار باید داروهایی داده شود تا از انتشار بیماری جلوگیری گردد.
1.قبل از مصرف شیر بهتر است، حدود ده دقیقه جوشانده شود.
2.از تهیه و توزیع مواد غذائی توسط بیماران مبتلا به مخملک جلوگیری شود.
3.از پخش و فروش شیر گاوهائی که دارای دمل پستانی هستند، جلوگیری شود.
4.پنی سیلین، یکی از داروهایی است که در پیشگیری از مخملک موثر است.
زردزخم
زردزخم، یک عفونت باکتریایی مسری و شایع پوست است که لایههای سطحی پوست را متأثر میسازد. این عفونت معمولاً در پوست صورت، بازوها و پاها به وجود میآید. زرد زخم میتواند در تمام سنین رخ دهد، اما در شیرخواران و کودکان شایعتر است.
به عبارت دیگر، زرد زخم نوعی عفونت سطحی پوست است که توسط استرپتوکوک ها، استا فیلوکوک ها یا هر دو ایجاد می شود. ضایعه زرد زخم به صورت ماکول قرمز و کوچک شروع میشود که به سرعت گسترش می یابد و وزیکول های نازکی روی آن به وجود می آید.
علائم شایع بروز زرد زخم
1.بثور پوستی قرمز رنگ همراه با تاولهای کوچک متعدد
2.تاولهایی چرک مانند که وقتی میترکند، کروتهای زردرنگی بر جای میماند.
3.تاول همراه با خارش
4.تب خفیف
علل بروز زرد زخم
باکتریهای استافیلوکوکی یا استرپتوکوکی (یا ترکیبی از این دو) که در لایههای سطحی پوست رشد میکنند و باعث عفونت میشوند.
عوامل خطر بروز زرد زخم
1.حساس بودن پوست به نور خورشید و مواد آزاردهنده و تحریککننده پوست مثل صابونها و مواد آرایشی
2.تغذیه نامناسب
3.وجود یک بیماری که باعث کاهش مقاومت بدن شده باشد.
4.آبوهوای گرم و مرطوب
5.محیط زندگی شلوغ یا غیربهداشتی
6.بهداشت نامناسب
پیشگیری از بروز زرد زخم
1.روزانه با صابون و آب حمام بگیرید.
2.ناخنها را کوتاه نگاه دارید. تاولها را نخارانید.
3.اگر بیماری در خانواده شایع شده است، تمام اعضا را وادار کنید که از صابون ضدباکتری استفاده کنند.
4.هر کدام از اعضای خانواده باید از حوله جداگانه استفاده کنند یا به جای این کار میتوان موقتاً از حوله کاغذی یک بار مصرف استفاده نمود.
5.بزرگسالان، تیغ ریش تراش خود را با دیگران به طور مشترک استفاده نکنند.
مننژیت
مننژیت (Meningitis) التهاب پردههای محافظی میباشد که مغز و نخاع را پوشاندهاند و بطور مشترک مننژ یا شامه گان نامیده میشوند. این التهاب ممکن است عامل ویروسی، باکتریایی یا سایر ریزاندامگان داشته باشد و در موارد کمتری در اثر تجویز داروهای خاصی به وجود آید. مننژیت میتواند به دلیل نزدیکی التهاب به مغز و نخاع، زندگی بیمار را به خطر اندازد. بنابراین، این شرایط را تحت عنوان فوریت پزشکی دسته بندی میکنند.
مننژیت در بچههای 2 تا 3 ماهه را مننژیت نوزادی مینامند. مننژیت در نوزادان چه با عامل ویروس و یا باکتری خطرناک است. اما در بچههای بزرگتر، مننژیت ویروسی خفیفتر است و معمولاً طی 10 روز، خود به خود بهبود پیدا میکند. مننژیت باکتریایی معمولاً شدیدتر است و میتواند مسألهای جدی به حساب آید.
علل بروز مننژیت
1.باکتری
2.ویروس
3.قارچ
4.تحریکات شیمیایی
5.حساسیت به دارو
6.سرطان ها
7.آسیب جسمی
علائم بروز بیماری مننژیت
.1 تب و لرز
2.تغییرات ذهنی
3.تهوع و استفراغ
4.حساسیت به نور
5.سردرد شدید
6.سفتی گردن
7.بی قراری
8.برآمدگی استخوان جمجمه
9.کاهش هوشیاری
10.تحریک پذیری کودکان
11.تنفس سریع
12.قوس سر و گردن به عقب
پیشگیری از بروز بیماری مننژیت
1.تزریق واکسن هموفیلیس نوع B در کودکان
.2واکسن کونژوگه پنوموکوک، در حال حاضر در دوران کودکی ایمن سازی می کند و در پیشگیری از مننژیت پنوموکوکی موثر است.
3.افراد در تماس با بیماران مبتلا به مننژیت مننگوکوکی، برای جلوگیری از عفونی شدن، باید آنتی بیوتیک مصرف کنند.
4.استراحت کافی کنید.
5.در تماس با افراد آلوده نباشید.
6.گوشت ها را کاملا بپزید و از مصرف پنیر ساخته شده از شیر غیراستریلیزه اجتناب کنید.
7.دست های خود را پس از دستشویی، تعویض پوشک، سرفه و پاک کردن بینی کاملا بشویید.
8.دستگیره های درب را با آب و صابون بشویید و ضدعفونی کنید.
9.از بوسیدن و به اشترک گذاشتن لیوان، قاشق، چنگال، بشقاب با افراد آلوده خودداری کنید.
10.از گزش پشه و حشرات دیگر که می تواند حامل بیماری باشد، اجتناب کنید.
11.موش ها را از محل زندگیتان دور کنید.22
روتاویروس
روتاویروس (Rotavirus) یکی از شایع ترین دلایل اسهال است و این عفونت شدید یکی از دلایل اصلی اسهال شدید در نوزادان و کودکان کم سن و سال است. تقریباً همه بچه ها تا 5 سالگی حتماً یک بار مبتلا به عفونت روتاویروس شده اند. گزارش شده است که این عفونت عامل ابتلای حدود 3 میلیون مورد به اسهال و 55 هزار مورد بستری بخاطر اسهال و کم آبی در کودکان زیر 5 سال در ایالات متحده است.
با آنکه این عفونت ها موجب مرگ و میر نسبتاً کمی در ایالات متحده می شوند، ولی هر ساله بیش از نیم میلیون مورد مرگ و میر در سراسر دنیا در اثر این عفونت گزارش می شود. این مسئله در کشورهای در حال توسعه که تغذیه و بهداشت ایده آل نیست، بیشتر مشاهده می شود.
نشانه ها و علائم بروز روتاویروس
1.تب
2.حالت تهوع
3.استفراغ
4.کرامپ های شکمی و اسهال
5.سرفه
6.آبریزش بینی
.7نشانه های کم آبی عبارتند از: تشنگی، تندخویی، بیقراری، رخوت، چشم های گود رفته، خشکی دهان و زبان، خشکی پوست، کم شدن ادرار و خشک بودن پوشک نوزاد به مدت چند ساعت
پیشگیری از بیماری روتاویروس
- آکادمی بیماری های کودکان آمریکا (AAP) توصیه می کند که واکسن روتاویروس در روتین واکسیناسیون همه نوزادان قرار بگیرد. واکسن RotaTeq برای پیشگیری از حدود 75 درصد عفونت های روتاویروس و 98 درصد موارد جدی این عفونت بکار می رود. یک واکسن دیگر به نام روتاریکس (Rotarix) موجود است که در پیشگیری از این عفونت مفید است.
- شستن دست ها بطور مداوم، بهترین ابزار برای مهار شیوع عفونت روتاویروس است. کودکانی که آلوده شده اند باید از مراکز بهداشتی درمانی عمومی دور بمانند تا اسهال آنها متوقف شود. در بیمارستان ها شیوع روتاویروس را با ایزوله کردن بیماران آلوده و شستشوی مداوم دست ها مهار می کنند.
سندروم ری
بروز سندروم ری نادر است، اما گاهی شدید می شود و موجب مرگ در کودکان و نوجوانان میگردد. این سندروم موجب ورم مغز و کبد می گردد. کودکان مبتلا، دچار استفراغ و تغییرات روحی می شوند. این بیماری می تواند خود به خود بهبود یابد و یا به مرحله کما و مرگ بیانجامد.
علائم بروز سندروم ری
در کودکان کمتر از دو سال، علائم عبارتند از: اسهال و تنفس سریع.
در کودکان بیشتر از دو سال و نوجوانان، علائم عبارتند از: استفراغ دائمی، بی حالی و خواب آلودگی غیرعادی. در صورتی که بیماری پیشرفت کند، کودک دارای نشانه های زیر می شود:
1.سردرگمی
2.رفتار تحریک پذیر
3.پرخاشگری
4.توهم
5.ضعف یا فلج بازوها و پاها
6.تشنج
7.کاهش هوشیاری
8.کاهش قند خون (هیپوگلایسمی)
9.افزایش آمونیاک خون
10.افزایش مقدار اسیدیته خون
11.تورم کبد و رسوب چربی
12.افزایش فشار داخل جمجمه و ورم مغز
علل بروز سندروم ری
دلیل بروز این سندروم نامشخص است. اما محققان مشخص کرده اند که عوامل زیر می توانند در بروز این سندروم تاثیرگزار باشند.
1.برخی عفونت های ویروسی (مانند: آبله مرغان، آنفلوانزا و اسهال و استفراغ)
2.اختلالات متابولیکی
3.قرار گرفتن در معرض حشره کش ها، علف کش ها و رنگ ها
4.اختلال عملکردی در کبد و افزایش مقدار آمونیاک سرم و افزایش سایر سموم
5.مصرف آسپیرین در کودکان باید تحت نظر پزشک باشد و تا حد امکان آن را به کودکان ندهید.
عوامل خطر بروز سندروم ری
1.سابقه عفونت ویروسی در کودک
2.کودکان مبتلا به آبله مرغان و آنفلوانزا بیشتر در معرض خطر هستند.
3.کودکان مبتلا به اسهال و استفراغ
4.استفاده از آسپیرین برای کاهش تب کودک
پیشگیری از بروز بیماری سندروم ری
1.مصرف آسپیرین (اسید استیل سالیسیلیک، استیل سالیسیلات، اسید سالیسیلیک و سالیسیلات) در کودکان باید تحت نظر پزشک باشد و تا حد امکان آن را به کودکان ندهید.
.2اگر کودک دچار بیماری ویروسی شد، برای کاهش درد و پایین آوردن تب می توانید به جای آسپیرین از استامینوفن، ایبوپروفن و یا ناپروکسن تحت نظر پزشک استفاده کنید.